مطالب مرتبط
اختلال چربی خون یا دیس لیپیدمی (به انگلیسی Dyslipidemia)، عدم تعادل لیپیدهایی مانند کلسترول تام (TC)، کلسترول لیپوپروتئین با چگالی پایین (LDL-C)، کلسترول لیپوپروتئین با چگالی بالا (HDL-C) و تریگلیسرید (TG) است. این وضعیت میتواند ناشی از رژیم غذایی، قرار گرفتن در معرض تنباکو یا ژنتیک باشد. دیس لیپیدمی یک عامل خطر برای ایجاد بیماری قلبی عروقی آترواسکلروتیک (ASCVD) است. ASCVD شامل بیماری عروق کرونر، بیماری عروق مغزی و بیماری شریانهای محیطی است.

همهگیرشناسی
دیس لیپیدمی عامل اصلی قابل تغییر در بیماریهای قلبی عروقی است، کلسترول خون بالا تقریباً یک سوم از بیماریهای ایسکمیک قلبی را تشکیل میدهد. حدود 2.6 میلیون مرگ و 29.7 میلیون سال زندگی با ناتوانی تعدیل شده در سراسر جهان به اختلالات چربی خون نسبت داده شده است.
علت شناسی دیسلیپیدمی
علل اولیه اختلال چربی خون
جهشهای ژنی منفرد یا چندگانه است که منجر به تولید بیش از حد یا پاکسازی معیوب تریگلیسرید و LDL یا تولید کم یا کلیرانس بیش از حد HDL میشود.
علل ثانویه اختلال چربی خون
عامل عمده موارد دیس لیپیدمی در بزرگسالان است. سبک زندگی کم تحرک با دریافت بیش از حد کالری کل، چربی اشباع شده، کلسترول و چربی های ترانس از مهمترین عوامل خطر هستند.
سایر علل ثانویه شایع اختلال چربی خون عبارتند از:
- دیابت شیرین
- بیماری مزمن کلیوی
- مصرف بیش از حد الکل
- کم کاری تیروئید
- سیروز صفراوی اولیه و سایر بیماریهای کبدی کلستاتیک
- داروهایی مانند تیازیدها، بتابلوکرها، رتینوئیدها، عوامل ضد رتروویروسی، سیکلوسپورین، تاکرولیموس، استروژن و پروژستینها و گلوکوکورتیکوئیدها
علل ثانویه سطوح پایین کلسترول HDL عبارتند از: سیگار کشیدن، استروئیدهای آنابولیک، HIV و سندرم نفروتیک.
باید توجه داشت که علل اولیه و ثانویه هر دو در درجات مختلف دیس لیپیدمی نقش دارند. به عنوان مثال، در هیپرلیپیدمی ترکیبی خانوادگی، بیان ژن ممکن است تنها در حضور علل ثانویه رخ دهد.
انواع دیسلیپیدمی
طبقه بندی فردریکسون
اختلالات چربی خون به طور سنتی بر اساس الگوهای افزایش لیپیدها و لیپوپروتئینها طبقه بندی میشدند (فنوتیپ فردریکسون).
| فنوتیپ | لیپوپروتئینهای افزایش یافته | لیپیدهای افزایش یافته |
| I | شیلومیکرون | تریگلیسرید |
| IIa | LDL | کلسترول |
| IIb | LDL و VLDL | تریگلیسرید و کلسترول |
| III | VLDL و باقیماندههای شیلومیکرون | تریگلیسرید و کلسترول |
| IV | VLDL | تریگلیسرید |
| V | شیلومیکرون و VLDL | تریگلیسرید و کلسترول |
طبقه بندی بر اساس علت
یک سیستم عملی تر، دیسلیپیدمیها را به عنوان اولیه یا ثانویه دستهبندی میکند:
- فقط افزایش کلسترول (هیپرکلسترولمی ایزوله)
- فقط افزایش تریگلیسرید (هیپر تریگلیسریدمی ایزوله)
- افزایش کلسترول و تری گلیسرید (هیپرلیپیدمیهای ترکیبی)
این سیستم ناهنجاریهای خاص لیپوپروتئینی (مانند HDL پایین یا LDL بالا) را که ممکن است علیرغم سطوح طبیعی کلسترول و تریگلیسرید منجر به بیماری شود را در نظر نمیگیرد.
اختلالات چربی خون فامیلی (اولیه)
| اختلال | نقص ژنتیکی / مکانیسم | وراثت | علائم بالینی |
| نقص آپولیپوپروتئین C-II | کمبود آپولیپوپروتئین C-II (باعث کمبود عملکردی LPL می شود) | مغلوب | پانکراتیت (در برخی بزرگسالان)، سندرم متابولیک (اغلب وجود دارد) تریگلیسرید بالای mg/dl750 |
| زانتوماتوز مغزی-تاندونی | کمبود آنزیم استرول ۲۷-هیدروکسیلاز (باعث تجمع کلسترول و کلستانول در تمام بافتها میشود) | مغلوب | کاتاراکت (آب مروارید)، بیماری عروق کرونر زودرس، نوروپاتی، آتاکسی (ناهماهنگی حرکات عضلانی) |
| بیماری ولمن (بیماری ذخیره کلستریل استر) | کمبود اسید لیپاز لیزوزومی | مغلوب | تجمع استرهای کلستریل و تریگلیسریدها در لیزوزومهای کبد، طحال، گرههای لنفاوی و … سیروز کبدی، بیماری عروق کرونر زودرس |
| نقص فامیلی آپولیپوپروتئین A-I | کمبود آپولیپوپروتئین A-I | نامشخص | کدورت قرنیه، زانتوما، بیماری عروق کرونر زودرس (در برخی افراد) HDL: mg/dl 15 الی 30 |
| هیپرلیپیدمی ترکیبی فامیلی | ناشناخته (احتمالا ترکیبی از نقصها و مکانیسمها) | غالب | بیماری عروق کرونر زودرس مسئول 15 درصد سکتههای قلبی زیر 60 سال افزایش سطوح آپولیپوپروتئین B کلسترول تام: mg/dl250 تا 500 تریگلیسرید: mg/dl 250 تا 750 |
| نقص فامیلی آپولیپوپروتئین B-100 | آپولیپوپروتئین B (نقص ناحیه متصلشونده گیرنده LDL – کاهش کلیرانس LDL) | غالب | قوس قرنیه، زانتوما، بیماری عروق کرونر زودرس کلسترول تام: mg/dl250 تا 500 |
| دیس بتا لیپوپروتئینمی فامیلی | آپولیپوپروتئین E (عمدتا E2) (کاهش کلیرانس شیلومیکرونها و VLDL) | عمدتاً مغلوب | زانتوما (خصوصاً زانتومای غدهای و زانتومای کف دست)، بیماری عروق کرونر زودرس کلسترول تام: mg/dl250 الی 500 تریگلیسرید: mg/dl 250 الی 500 |
| نقص HDL فامیلی | ژن ABCA1 | غالب | بیماری عروق کرونر زودرس |
| هیپرکلسترولمی فامیلی | نقص گیرنده LDL (کاهش کلیرانس LDL) | همتوان | هتروزیگوت: زانتومای تاندون، قوس قرنیه، سکته قلبی کلسترول تام: mg/dl250 الی 500 هموزیگوت: زانتوما (زانتومای غدهای، زانتومای مسطح و زانتومای تاندون)، بیماری عروق کرونر زودرس (زیر 18 سال) کلسترول تام: بالای mg/dl 500 |
| هیپرتریگلیسریدمی فامیلی | ناشناخته (احتمالا ترکیبی از نقصها و مکانیسمها) | غالب | اغلب بدون علامت تریگلیسرید: mg/dl 200 الی 500 (سطوح بالاتر بسته به رژیم غذایی) |
| نقص آنزیمی لسیتین-کلسترول اسیل ترانسفراز (LCAT) | ژن LCAT | مغلوب | کدورت قرنیه، کمخونی، بیماری مزمن کلیوی HDL کمتر از mg/dl 10 |
| بیماری چشم ماهی (کمبود جزئی LCAT) | ژن LCAT | مغلوب | کدورت قرنیه HDL کمتر از mg/dl 10 |
| نقص آنزیمی لیپاز کبدی | لیپاز کبدی | مغلوب | بیماری عروق کرونر زودرس کلسترول تام: mg/dl250 تا 1500 تریگلیسرید: mg/dl 395 تا 8200 HDL: متغیر |
| نقص آنزیمی لیپوپروتئین لیپاز (LPL) | کمبود لیپوپروتئین لیپاز اندوتلیال کاهش کلیرانس شیلومیکرون | مغلوب | اختلال رشد (نوزادان)، زانتومای فورانکننده، هپاتواسپلنومگالی (بزرگی طحال و کبد)، پانکراتیت تریگلیسرید بیشتر از mg/dl750 |
| افزایش عملکرد آنزیم PCSK9 | جهش در ژن PCSK9 افزایش تخریب گیرندههای LDL | غالب | مشابه هیپرکلسترولمی فامیلی |
| هیپرکلسترولمی پلیژنیک | ناشناخته (احتمالا ترکیبی از نقصها و مکانیسمها) | متغیر | بیماری عروق کرونر زودرس کلسترول تام: mg/dl250 تا 350 |
| هیپو آلفا لیپوپروتئینمی اولیه | ناشناخته، احتمالاً آپو A-I، C-III یا A-IV | غالب | بیماری عروق کرونر زودرس HDL: mg/dl 15 الی 35 |
| سیتواسترولمی | ژنهای ABCG5 و ABCG8 | مغلوب | زانتومای تاندون، بیماری عروق کرونر زودرس |
| بیماری تانژیر | ژن ABCA1 | مغلوب | بیماری عروق کرونر زودرس (در برخی افراد)، نوروپاتی محیطی، کمخونی همولیتیک، هپاتواسپلنومگالی، کدورت قرنیه، لوزههای نارنجی/زرد رنگ HDL کمتر از mg/dl 5 |
علائم چربی خون
بیشتر افراد مبتلا به دیس لیپیدمی خفیف تا متوسط، از داشتن آن بیاطلاع هستند. اختلال چربی خون معمولاً طی یک آزمایش خون معمولی مشخص میشود.
علائم پوستی اختلال چربی خون
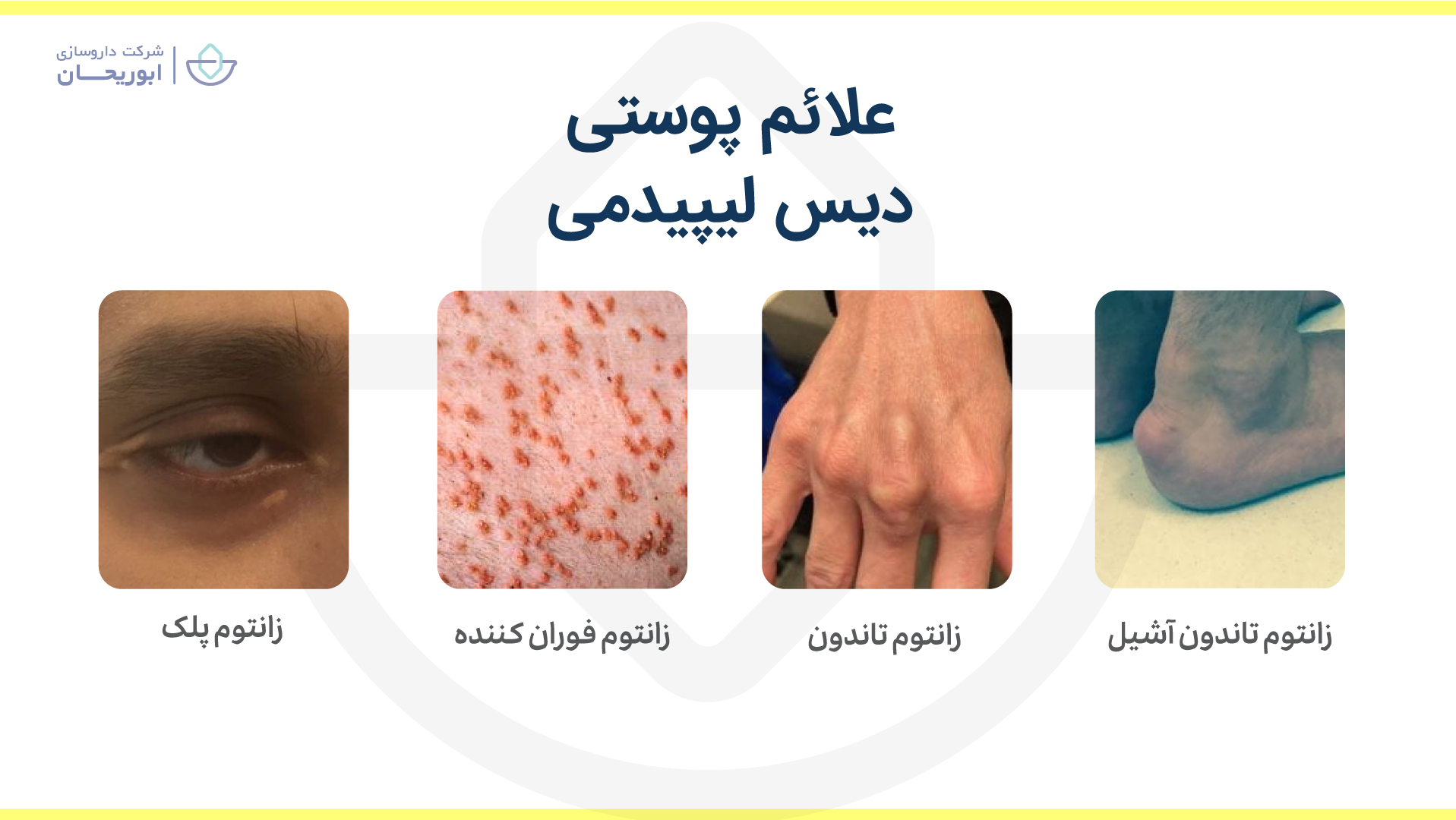
یکی از علائمی که در برخی دیسلیپیدمیها بروز میکند زانتوما است. زانتوما (زانتوماس) یا زرد تومور تجمعی کلسترولی در برخی از نقاط بدن مثل کف دستها، آرنج، زانوها، مچ پا و پلکها و … است. زانتوما از واژه یونانی زانتوس به معنای زرد گرفته شده است.
علائم قلبی عروقی اختلال چربی خون
اختلال چربی خون شدید یا درمان نشده میتواند منجر به بیماری عروق کرونری (CAD) و بیماری شریان محیطی (PAD) شود. هر دو CAD و PAD میتوانند عوارض جدی برای سلامتی، از جمله حملات قلبی و سکته ایجاد کنند. علائم رایج این شرایط عبارتند از:
- درد پا، به خصوص هنگام راه رفتن یا ایستادن
- درد قفسه سینه
- سفتی یا فشار در قفسه سینه و تنگی نفس
- درد، سفتی و فشار در گردن، فک، شانه ها و پشت
- سوء هاضمه و سوزش سر دل
- مشکلات خواب و خستگی در طول روز
- سرگیجه
- تپش قلب
- عرق سرد
- استفراغ و حالت تهوع
- تورم در پاها، مچ پا، پاها، معده و وریدهای گردن
- غش کردن
این علائم ممکن است با فعالیت یا استرس بدتر شوند و با استراحت بهتر شوند.
عوارض دیسلیپیدمی
همانطور که اشاره شد مهمترین عارضه اختلال چربی خون، بیماری قلبی عروقی است. عوارض این امر شامل مرگ ناگهانی قلبی، انفارکتوس حاد میوکارد یا سکته است. مطالعات متعدد نشان داده اند که درمان مناسب اختلال چربی خون به طور قابل توجهی خطر مرگ و میر ناشی از همه علل، حوادث قلبی عروقی و مرگ و میر قلبی عروقی را کاهش میدهد.
مشکلات قرنیه مثل کدورت و قوس قرنیه، اختلالات کبدی طحالی، پانکراتیت و کمخونی از سایر عوارض احتمالی انواع دیسلیپیدمی هستند.
تشخیص اختلال چربی خون
پروفایل چربی خون شامل سطح کلسترول تام، کلسترول LDL ، کلسترول HDL و تریگلیسریدها در یک نمونه خون اندازه گیری میشود. از آنجا که مصرف مواد غذایی ممکن است باعث افزایش موقت سطح تری گلیسیرید شود، افراد باید حداقل 12 ساعت قبل از آزمایش ناشتا باشند.
| کلسترول تام | |
| کلسترول تام کمتر از mg/dl 200 | مطلوب |
| کلسترول تام بین 200 الی 240 mg/dl | حد مرزی |
| کلسترول تام بیشتر از mg/dl 240 | بالا |
| کلسترول LDL | |
| LDL کمتر از mg/dl 100 | مطلوب |
| LDL بین 100 الی 129 mg/dl | نزدیک به مطلوب |
| LDL بین 130 الی 159 mg/dl | حد مرزی |
| LDL بین 160 الی 190 mg/dl | بالا |
| LDL بیشتر از mg/dl 190 | بسیار بالا |
| کلسترول HDL | |
| HDL بیشتر از mg/dl 60 | در برابر بیماری قلبی محافظت میشود |
| HDL بین 40 الی 60 mg/dl | حد مرزی |
| HDL کمتر از mg/dl 40 | یک عامل خطر اصلی برای بیماری قلبی |
| تریگلیسرید | |
| تریگلیسرید کمتر از mg/dl 150 | مطلوب |
| تریگلیسرید بین 150 الی 199 mg/dl | حد مرزی |
| تریگلیسرید بین 200 الی 500 mg/dl | بالا |
| تریگلیسرید بیشتر از mg/dl 500 | بسیار بالا |
غربالگری
پروفایل لیپیدی، سطح کلسترول تام، تریگلیسریدها، کلسترول LDL و کلسترول HDL است که پس از یک دوره ناشتایی به مدت 12 ساعت اندازهگیری میشود. این آزمایش باید حداقل هر 5 سال یکبار از 20 سالگی به عنوان بخشی از ارزیابی خطر بیماری عروق کرونر انجام شود. پزشکان علاوه بر اندازه گیری سطح لیپیدها، از سایر عوامل خطر ابتلا به بیماریهای قلبی عروقی مانند فشار خون بالا، دیابت یا سابقه خانوادگی در سطح لیپید بالا استفاده میکنند.
غربالگری در کودکان و نوجوانان، در صورتی که دارای عوامل خطر باشند در سنین 2 تا 8 سال توصیه میشود. در کودکان فاقد عوامل خطر، معمولاً یک بار قبل از رسیدن کودک به بلوغ (معمولاً بین 9 تا 11 سال) و یک بار دیگر در سنین 17 تا 21 سال مناسب است.
تشخیص افتراقی
- سندرم نفروتیک
- انسداد صفراوی
- کم کاری تیروئید
- بارداری
- مصرف برخی داروها (استروژنهای خوراکی، گلوکوکورتیکوئیدها، تاموکسیفن، تیازیدها)
پیشگیری
تغییرات سبک زندگی تا حدود زیادی به بهبود دیسلیپیدمی کمک میکند. اولین قدم اصلاح رژیم غذایی است، تغییرات باید شامل مصرف کمتر چربی اشباع شده، شکر و الکل باشد. افزودن سبزیجات، پروتئینهای بدون چربی و غلات کامل به رژیم غذایی کمک کننده هستند. ورزش روزانه کاهش وزن و ترک دخانیات به بهبود اختلال چربی خون کمک شایانی میکند.
افراد با سابقه خانوادگی اختلال چربی خون، قبل از اینکه اعداد آیتمهای پروفایل چربی به سمت سطوح ناسالم حرکت کنند، بایستی نسبت به داشتن یک سبک زندگی سالم اقدام کنند.
درمان اختلال چربی خون
رژیمدرمانی دیسلیپیدمی
یک مداخله مهم غیر دارویی در دیس لیپیدمی، رژیم درمانی با هدف کاهش سطح چربی خون و همچنین کاهش وزن است. رژیمدرمانی باید همیشه بخشی از درمان باشد و در ارزیابی اولیه و همچنین در پیگیری، مراجعه به متخصص تغذیه توصیه میشود. رژیمدرمانی به عنوان خط اول درمان در پیشگیری اولیه قبل از تجویز دارو توصیه میشود، اما در پیشگیری ثانویه و در افراد در معرض خطر، داروهای کاهش دهنده کلسترول همراه با تغذیهدرمانی استفاده میشود.
رژیم های غذایی توصیه شده شامل رژیم غذایی DASH، رژیم مدیترانهای، رژیم غذایی با شاخص گلیسمی پایین، رژیم پورتفولیو و رژیم گیاهخواری است. بیماران باید مصرف چربیهای اشباع شده، منابع کلسترول و الکل را کاهش دهند و دریافت فیبر به خصوص فیبر محلول و اسیدهای چربی امگا-3 (فقط برای کاهش TG) را افزایش دهند. آنها همچنین باید نسبت چربیهای تک و چند غیراشباع را که دریافت میکنند افزایش دهند.
همچنین مصرف برخی داروهای دیسلیپیدمی مثل استاتینها سبب برخی کمبودهای تغذیهای مثل کاهش سطوح Q10 میشود که در صورت نیاز میبایست مکملهای غذایی حاوی Q10 مصرف گردد.
دارودرمانی اختلال چربی خون
بر اساس نمرات خطر فرامینگهام، آستانههای مختلفی وجود دارد که نشان میدهد آیا درمان باید شروع شود یا خیر. افراد با نمره 20 درصد در معرض خطر قلبی عروقی بالا، امتیاز 10 تا 19 درصد نشان دهنده خطر متوسط و بیماران با امتیاز کمتر از 10 درصد در معرض خطر پایین در نظر گرفته میشوند. درمان با استاتین در افرادی که خطر قلبی عروقی بالایی دارند اندیکاسیون دارد. در افراد در معرض خطر متوسط یا کم خطر، استفاده از استاتینها به عوامل فردی بیمار مانند سن، سطح کلسترول و عوامل خطر بستگی دارد. استاتینها به عنوان داروهای خط اول در نظر گرفته میشوند، اما اگر اهداف لیپیدی با استاتین به دست نیاید یا اگر تحمل نشود، میتوان داروهای دیگر را جایگزین کرد.
HMG-CoA ردوکتازها
استاتینها به طور رقابتی هیدروکسی متیل گلوتاریل کوآنزیم آ ردوکتاز را که در بیوسنتز کلسترول نقش دارد، مهار میکنند. شامل آتورواستاتین، لوواستاتین، سیمواستاتین، رزوواستاتین، پراواستاتین، فلوواستاتین و پیتاواستاتین هستند. این عوامل برای کاهش سطح LDL-C کاربرد دارند و همچنین با کاهش مرگ و میر CVD و مرگ و میر کلی همراه هستند. آنها تأثیر کمی بر سطح HDL-C نیز دارند.
رزینها
رزینها با جلوگیری از جذب مجدد اسیدهای صفراوی توسط روده عمل میکنند و در نتیجه مانع جذب آنها میشوند. شامل کلستیرامین، کلستیپول و کولسوالم هستند و همگی LDL-C را کاهش میدهند در حالی که سطح HDL-C را اندکی افزایش میدهند.
فیبراتها
اثر فیبراتها بر کلسترول به دلیل توانایی آنها در فعال کردن یک گیرنده هستهای به نام گیرندههای فعال کننده تکثیر پراکسیزوم آلفا است. شامل فنوفیبرات، جمفیبروزیل و بزافیبرات هستند و برای کاهش تریگلیسرید، افزایش HDL-C و همچنین کاهش LDL-C که بسته به داروی مورد استفاده متغیر است.

مهارکنندههای PCSK9
آنتیبادیهای مونوکلونال هستند که پروتئین مهمی را در تخریب LDL به نام مبدل پرو پروتئین سوبستیلیسین/ککسین نوع 9 (PCSK9) هدف قرار میدهند. این عوامل باعث کاهش LDL-C، افزایش HDL-C، کاهش تریگلیسرید و کاهش لیپوپروتئین (a) میشوند.
مهارکننده های جذب کلسترول
ازتیمایب جذب رودهای کلسترول را مهار میکند و معمولاً همراه با استاتینها استفاده شود. مطالعات نشان داده اند در ترکیب با استاتین باعث کاهش مرگ و میر، حوادث عروق کرونر و سکته مغزی غیر کشنده در بیماران پس از سندرم حاد کرونری میشود.
مهارکنندههای ATP سیترات لیاز
اسید بمپدوئیک آنزیمی در کبد به نام آدنوزین تری فسفات سیترات لیاز را که در ساختن کلسترول نقش دارد، مهار میکند. این دارو اغلب در ترکیب با استاتینها تجویز میگردد.
مهارکنندههای پروتئین انتقال تریگلیسرید میکروزومی
لومیتاپید برای مهار پروتئین انتقال تری گلیسیرید میکروزومی (MTP) عمل میکند که منجر به کاهش سطح LDL پلاسما میشود.
پیشآگهی اختلال چربی خون
افراد مبتلا به اختلال چربی خون جزئی معمولاً هیچ علامتی ندارند. آنها اغلب می توانند با ایجاد تغییراتی در سبک زندگی، این بیماری را مدیریت یا حل کنند. افرادی که به دیس لیپیدمی شدید مبتلا هستند، به ویژه آنهایی که دارای سایر شرایط پزشکی هستند، ممکن است علاوه بر ایجاد تغییر در شیوه زندگی، نیاز به کنترل سطح چربی خون خود با دارو به صورت مادامالعمر داشته باشند که این امر کیفیت زندگی آنها را تحت تاثیر قرار میدهد.
در آخر باید گفت که افراد مبتلا به این بیماری با رعایت رژیم غذایی و مصرف داروها، به راحتی قادر خواهند بود بیماری خود را کنترل و ریسک عوارض قلبی عروقی را تا حد زیادی کاهش دهند.
منابع