مطالب مرتبط
آکنه (به انگلیسی Acne) یک بیماری پوستی است و زمانی رخ میدهد که فولیکولهای مو با چربی و سلولهای مرده پوست مسدود میشوند. این بیماری بیشتر در بین نوجوانان دیده میشود، اگرچه افراد در هر سنی را تحت تاثیر قرار میدهد. درمانهای موثر این بیماری در دسترس هستند، اما متاسفانه این بیماری میتواند ماندگار باشد. بسته به شدت، آکنه میتواند باعث ناراحتیهای عاطفی نیز شود. هرچه درمان زودتر شروع شود، خطر ابتلا به عوارض احتمالی کاهش مییابد.

همهگیرشناسی
آکنه شایع ترین بیماری پوستی در سراسر جهان است. تخمین زده می شود 80 درصد از افراد 11 تا 30 ساله حداقل به شکل خفیف مبتلا به آکنه شوند. این بیماری در سنین 14 تا 17 سالگی در دختران و در سنین 16 تا 19 سالگی در پسران شایع است.
اکثر مردم چندین سال قبل از اینکه علائم آنها با افزایش سن بهبود یابد، دورههای بهبود و عود را تجربه میکنند. در اکثر افراد علائم در اواسط 20 سالگی برطرف میشود. در برخی موارد، آکنه می تواند تا بزرگسالی ادامه یابد؛ حدود 3 درصد از بزرگسالان دارای آکنه بالای 35 سال هستند.
علائم آکنه
بسته به نوع، علائم کلی به شرح زیر میباشند:
- تغییر رنگ پوست، از جمله لکههای روشن یا تیره (هیپرپیگمانتاسیون) و قرمزی
- تورم و التهاب
- درد و حساسیت هنگام لمس یا عدم لمس
جوشها همچنین میتوانند باعث ایجاد اسکار و زخم شوند.
سایتهای آکنه
آکنه تقریباً در هر جایی از بدن دیده میشود، در واقع در هر قسمت از پوست که منافذ (فولیکول های مو) وجود دارد میتواند ایجاد شود. با این حال معمولاً در محلهای زیر بروز میکند:
- صورت و گردن
- پشت
- شانهها
- قفسه سینه
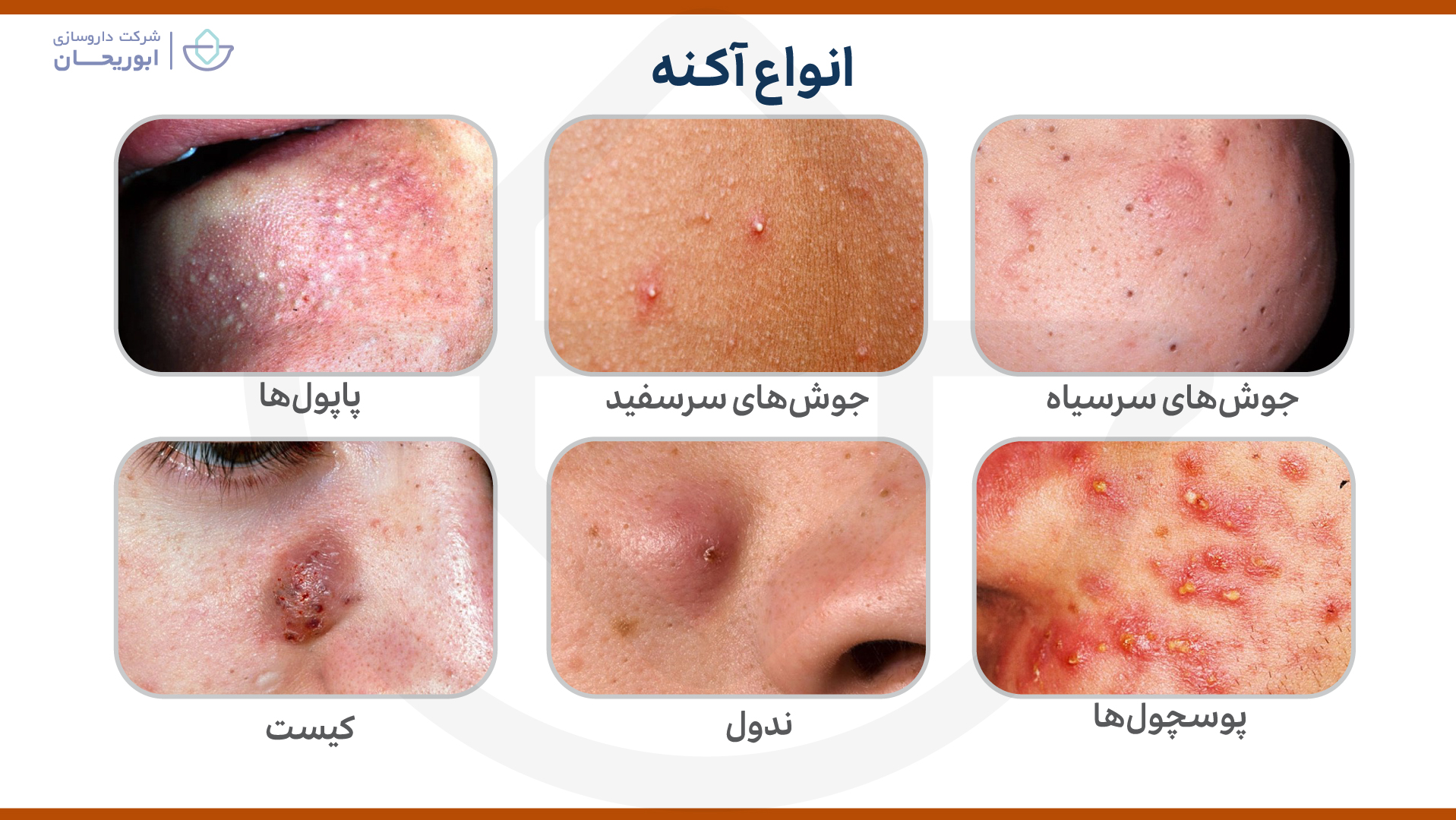
انواع آکنه
تشخیص نوع آکنه، کلید درمان موفقیت آمیز است. به صورت کلی آکنه ممکن است التهابی یا غیرالتهابی باشد. ممکن است فرد مبتلا چندین نوع آکنه به طور همزمان داشته باشد.
آکنه غیر التهابی
آکنه های غیر التهابی شامل جوشهای سرسیاه و سرسفید هستند. اینها معمولاً باعث تورم نمیشوند.
جوشهای سرسیاه (کومدونهای باز)
جوشهای سرسیاه زمانی اتفاق میافتند که منافذ پوست توسط ترکیبی از سبوم و سلولهای مرده پوست مسدود میشود. بالای منافذ با وجود مسدود بودن بقیه قسمتها باز میماند. این امر منجر به رنگ سیاه مشخصی میشود که روی سطح دیده میشود.
جوشهای سرسفید (کومدونهای بسته)
جوشهای سرسفید همچنین میتوانند زمانی ایجاد شوند که منافذ پوست توسط سبوم و سلولهای مرده پوست مسدود شود. اما برخلاف جوشهای سر سیاه، بالای منافذ بسته میشود و به نظر میرسد یک برآمدگی کوچک از پوست بیرون زده است. درمان جوش های سرسفید دشوارتر است زیرا منافذ از قبل بسته شده اند.
آکنه التهابی
به جوشهای قرمز و متورم آکنه التهابی گفته میشود. اگرچه سبوم و سلولهای مرده پوست در ایجاد آکنههای التهابی نقش دارند، اما باکتریها نیز میتوانند در مسدود کردن منافذ پوست نقش داشته باشند. باکتریها میتوانند باعث عفونت عمیق در زیر سطح پوست شوند. این ممکن است منجر به لکههای آکنه دردناکی شود که خلاص شدن از شر آنها دشوار است.
آکنه پاپولار
پاپول یا سفتدانه زمانی ایجاد میشوند که دیوارههای اطراف منافذ شما در اثر التهاب شدید شکسته میشوند. این امر منجر به سخت و مسدود شدن منافذ میشود که به لمس حساس هستند. پوست اطراف این منافذ معمولا صورتی است.
آکنه پوسچولار
پوسچول، پوستول یا چرکدانه هنگامی که دیوارههای اطراف منافذ شکسته میشوند، ایجاد میشوند. بر خلاف پاپولها، پوسچولها با چرک پر میشوند. این برجستگیها از پوست بیرون میآیند و معمولا قرمز رنگ هستند. آنها اغلب دارای سرهای زرد یا سفید هستند.
آکنه ندولار
ندول یا گرهک زمانی ایجاد میشود که منافذ مسدود شده و متورم شده، بزرگتر می شوند. بر خلاف پوسچولها و پاپولها، در زیر پوست عمیقتر هستند. این گرهکها در عمق پوست قرار دارند.
آکنه کیستیک
کیست هنگامی که منافذ پوست توسط ترکیبی از باکتریها، سبوم و سلولهای مرده پوست مسدود میشوند، ایجاد میشود. کیستها در عمق پوست ایجاد میشوند و عمیقتر از ندولها هستند. این برجستگیهای بزرگ قرمز یا سفید اغلب در لمس دردناک هستند. کیستها بزرگترین شکل آکنه هستند و تشکیل آنها معمولاً در نتیجه یک عفونت شدید است. این نوع آکنه نیز بیشترین احتمال ایجاد اسکار را دارد.
سبب شناسی
اتیولوژی آکنه چهار ویژگی عمده دارد:
سبوره ناشی از آندروژن (ازدیاد سِبوم)
- سبوم توسط غدد پیلوسباسه تولید میشود که عمدتاً در صورت، پشت و سینه یافت میشوند.
- هر چه میزان سبوم (چربی) بیشتر باشد، شدت آکنه بیشتر است.
- سبوره به دلیل افزایش پاسخ غدد سباسه به سطوح طبیعی آندروژنهای پلاسما است.
تشکیل کومدون
- جوشهای سرسیاه، جوشهای سرسفید و میکروکومدونها که به نام کودوژنز شناخته میشوند.
- به دلیل تکثیر و تمایز غیرطبیعی کراتینوسیتهای مجاری است.
- تا حدی تحت تاثیر آندروژنها هستند.
کلونیزاسیون مجرای پیلوسباسه با باکتری کوتی باکتریوم آکنس (C.Acnes)
- تشکیل سبوره و کومدون محیط مجرای را تغییر میدهد که منجر به کلونیزاسیون مجرا میشود.
- C.Acnes مهمترین میکروارگانیسم دخیل است.
التهاب
- تغییرات بیولوژیکی در مجرا در نتیجه تشکیل کومدون و کلونیزاسیون C. acnes
- پاسخ سلولی (به ویژه لنفوسیتها) در داخل درم، که به سیتوکینهای پیش التهابی که از مجرا به درم پخش میشوند
روند پاتوژنز آکنه در ادامه به تفصیل بررسی خواهد شد.
عوامل خطر آکنه
ریسک فاکتورهای آکنه، به جز ژنتیک، به طور قطعی شناسایی نشده اند. عوامل ثانویه احتمالی عبارتند از هورمونها، عفونتها، رژیم غذایی و استرس. مطالعاتی که به بررسی تاثیر سیگار بر بروز و شدت آکنه میپردازد، بی نتیجه بوده است. احتمالاً نور خورشید و نظافت با آکنه مرتبط نیستند.
ژنتیک
مطالعات انجام شده بر روی دوقلوها و بستگان درجه یک آسیب دیده، ماهیت شدیداً ارثی آکنه را نشان میدهد. استعداد ابتلا به آکنه احتمالاً به دلیل تأثیر چندین ژن است، زیرا این بیماری از الگوی ارثی کلاسیک (مندلی) پیروی نمیکند.
هورمونها
در دوران بلوغ، افزایش سطوح آندروژنها باعث میشود که غدد فولیکول پوست بزرگتر شده و سبومهای چرب بیشتری بسازند. هورمونهای آندروژن تستوسترون، دی هیدروتستوسترون (DHT) و دهیدرواپیآندروسترون (DHEA) همگی با آکنه مرتبط هستند. سطوح بالای هورمون رشد (GH) و فاکتور رشد شبه انسولین 1 (IGF-1) نیز با تشدید آکنه همراه است.
شرایطی که معمولاً باعث افزایش سطوح آندروژن بالا میشوند، مانند سندرم تخمدان پلی کیستیک (PCOS)، هیپرپلازی مادرزادی آدرنال (CAH) و تومورهای ترشح کننده آندروژن، میتوانند باعث آکنه در افراد مبتلا شوند. برعکس، افرادی که فاقد هورمونهای آندروژن هستند یا نسبت به اثرات آندروژنها حساس نیستند، به ندرت دچار آکنه میشوند. بارداری میتواند سطح آندروژن و در نتیجه سنتز سبوم چرب را افزایش دهد. آکنه میتواند یکی از عوارض جانبی درمان جایگزینی تستوسترون یا استفاده از استروئید آنابولیک باشد، مکملهای غذایی مورد استفاده در بدنسازی که بدون مجوز یا تقلبی هستند اغلب حاوی استروئیدهای آنابولیک اضافه شده هستند.
عفونتها
گونه باکتری بیهوازی Cutibacterium acnes (که قبلاً Propionibacterium acnes نام داشت) در ایجاد آکنه نقش دارد، اما نقش دقیق آن به خوبی شناخته نشده است. گونههای فرعی خاصی از C.acnes وجود دارد که با پوست طبیعی و سایرین با آکنه التهابی متوسط یا شدید مرتبط هستند. مشخص نیست که آیا این سویههای نامطلوب در محل تکامل مییابند یا اکتسابی، یا احتمالاً هر دو. این سویهها قابلیت تطبیق با چرخه غیرعادی التهاب، تولید چربی و حذف سلولهای مرده پوست از منافذ آکنه را دارند. عفونت با کنه انگلی Demodex با ایجاد آکنه همراه است.
رژیم غذایی
رژیمهای غذایی با بار گلیسمی بالا درجات متفاوتی بر شدت آکنه دارند. مطالعات متعدد نشان دادهاند که رژیم غذایی با بار گلیسمی پایینتر در کاهش آکنه مؤثر است. شواهدی وجود دارد که نشان میدهد مصرف شیر با فراوانی و شدت بیشتر آکنه مرتبط است. شیر حاوی پروتئین وِی و هورمون هایی مانند IGF-1 گاوی و پیشسازهای دی هیدروتستوسترون است. مطالعات نشان میدهند که این اجزاء اثرات انسولین و IGF-1 را تقویت میکنند و در نتیجه تولید هورمونهای آندروژن، سبوم، و تشکیل کومدونها را افزایش میدهند. شواهد موجود ارتباطی بین خوردن شکلات یا نمک و شدت آکنه را تایید نمیکند. مطالعات کمی رابطه بین چاقی و آکنه را بررسی کرده اند. ویتامین B12 ممکن است باعث ایجاد طغیانهای پوستی مشابه آکنه (جوشهای آکنهای شکل)، یا بدتر شدن آکنه موجود در صورت مصرف بیش از مقدار توصیه شده روزانه شود.
استرس
مطالعات کمی با کیفیت بالا وجود دارد که نشان دهد استرس باعث یا بدتر شدن آکنه میشود. علیرغم بحث برانگیز بودن، برخی تحقیقات نشان میدهد که افزایش شدت آکنه با سطح استرس بالا در تغییرات هورمونی (در سندرم پیش از قاعدگی)، مرتبط است.
آبوهوا
برخی از افراد هنگامی که در معرض آب و هوای گرم و مرطوب قرار میگیرند، آکنه خود را تشدید میکنند. این به دلیل رشد باکتریها و قارچها در محیطهای گرم و مرطوب است. این تشدید آکنه ناشی از آب و هوا را آکنه گرمسیری میگویند.
برخی داروها
چندین دارو نیز می توانند آکنه از قبل موجود را تشدید کنند. نمونههایی از این داروها عبارتند از لیتیم، هیدانتوئین، ایزونیازید، گلوکوکورتیکوئیدها، یدیدها، برومیدها و تستوسترون. هنگامی که داروی آکنه به طور خاص توسط استروئیدهای آنابولیک آندروژن ایجاد میشود، آن را به عنوان آکنه استروئیدی مینامند.
بیماریزایی
شکلگیری میکروکومدون
اولین تغییر پاتولوژیک تشکیل یک پلاک (یک میکروکومدون) است که عمدتاً توسط رشد بیش از حد، تکثیر و تجمع سلولهای پوست در فولیکول مو ایجاد میشود. در پوست سالم، سلولهای پوست مرده به سطح میآیند و از منافذ فولیکول مو خارج میشوند. در افراد مبتلا به آکنه، افزایش تولید سبوم چرب باعث میشود سلولهای مرده پوست به هم بچسبند. تجمع بقایای سلولهای مرده پوست و سبوم چرب منافذ فولیکول مو را مسدود میکند و در نتیجه میکروکومدون را تشکیل میدهد. زیست لایه C. acnes در فولیکول مو این روند را بدتر میکند. اگر میکروکومدون در فولیکول مو سطحی باشد، رنگدانه پوست ملانین در معرض هوا قرار میگیرد و در نتیجه اکسیده میشود و ظاهر آن تیره میشود (کومدون باز). در مقابل، اگر میکروکومدون در عمق فولیکول مو اتفاق بیفتد، باعث تشکیل یک سر سفید میشود (کومدون بسته).
تغییرات هورمونی
عامل هورمونی اصلی تولید سبوم چرب در پوست دی هیدروتستوسترون است. یکی دیگر از هورمونهای آندروژنی که مسئول افزایش فعالیت غدد چربی است، دهیدرو اپی آندروسترون سولفات (DHEA-S) است. غدد فوق کلیوی در طول آدرنارک (مرحله ای از بلوغ) مقادیر بیشتری از DHEA-S ترشح میکنند و این منجر به افزایش تولید سبوم میشود.
عامل باکتریایی
در یک محیط پوستی غنی از سبوم، باکتری C. acnes که به طور طبیعی و عمدتاً معمولی پوست وجود دارد، به آسانی رشد میکند و به دلیل فعال شدن سیستم ایمنی ذاتی میتواند باعث التهاب در داخل و اطراف فولیکول شود. C. acnes با افزایش تولید چندین سیگنال شیمیایی پیش التهابی (مانند IL-1α، IL-8، TNF-α، و LTB4) باعث التهاب پوست در آکنه میشود. IL-1α برای تشکیل کومدون ضروری است.
تغییرات التهابی
توانایی C. acnes برای اتصال و فعال کردن دسته ای از گیرندههای سیستم ایمنی شناخته شده به عنوان گیرندههای شبه تال (TLRs)، به ویژه TLR2 و TLR4، یک مکانیسم اصلی التهاب پوست مرتبط با آکنه است. فعال شدن TLR2 و TLR4 توسط C. acnes منجر به افزایش ترشح اینترلوکین 1-آلفا (IL-1α) ، اینترلوکین 8 (IL-8) و نکروز تومور آلفا (TNF-α) میشود. انتشار این فاکتورهای التهابی سلولهای ایمنی مختلف از جمله نوتروفیلها، ماکروفاژها و لنفوسیتهای T کمککننده (Th1) را به سمت فولیکول مو جذب میکند. IL-1α افزایش فعالیت و تولید مثل سلولهای پوست را تحریک میکند که به نوبه خود باعث رشد کومدون می شود. علاوه بر این، سلول های غدد سباسه در پاسخ به اتصال TLR2 و TLR4، پپتیدهای ضد میکروبی بیشتری مانند HBD1 و HBD2 تولید میکنند.
C. acnes همچنین با تغییر ترکیب چربی سبوم، سبب التهاب در پوست میشود. اکسیداسیون لیپید اسکوالن توسط C. acnes از اهمیت ویژهای برخوردار است. اکسیداسیون اسکوالن، فاکتور هستهای تقویتکننده زنجیره سبک کاپا از لنفوسیتهای B فعالشده (NF-kB) را فعال میکند و در نتیجه سطح IL-1α را افزایش میدهد. علاوه بر این، اکسیداسیون اسکوالن فعالیت آنزیم 5-لیپوکسیژناز (5-LOX) را افزایش میدهد که تبدیل اسید آراشیدونیک به لکوترینB4 (LTB4) را کاتالیز میکند. LTB4 با اثر بر روی پروتئین گیرنده فعالکننده تکثیر پراکسیزوم آلفا (PPARα) باعث التهاب پوست میشود. PPARα فعالیت پروتئین فعال کننده 1 (AP-1) و NF-kB را افزایش میدهد و در نتیجه منجر به فراخوانی لنفوسیتهای T التهابی میشود.
توانایی C. acnes برای تبدیل تریگلیسریدهای سبوم به اسیدهای چرب آزاد پیش التهابی از طریق ترشح آنزیم لیپاز، خواص التهابی آن را بیشتر توجیه میکند. این اسیدهای چرب آزاد باعث افزایش تولید کاتلیسیدین، HBD1 و HBD2 میشوند و در نتیجه منجر به التهاب بیشتر میشوند.
این آبشار التهابی معمولاً منجر به تشکیل ضایعات التهابی آکنه، از جمله پاپولها، پوسچولهای عفونی یا گرهها میشود. اگر واکنش التهابی شدید باشد، فولیکول میتواند به لایههای عمیق درم و بافت زیر جلدی نفوذ کند و باعث ایجاد گرههای عمیق شود. دخالت AP-1 در آبشار التهابی فوقالذکر متالوپروتئینازهای ماتریکس را فعال میکند که به تخریب بافت موضعی و تشکیل اسکار کمک میکند.
تشخیص آکنه
آکنه معمولاً از طریق معاینه فیزیکی تشخیص داده میشود. آزمایش معمول میکروبیولوژیک در ارزیابی و مدیریت بیماران مبتلا به آکنه توصیه نمیشود. با این حال، کسانی که ضایعات آکنه مانند نشان دهنده فولیکولیت گرم منفی را دارند ممکن است آزمایش میکروبیولوژیک کمککننده باشد.
ارزیابی معمول غدد درون ریز (به عنوان مثال، برای هیپرآندروژنیسم) برای اکثر بیماران مبتلا به آکنه توصیه نمیشود. با این حال، ارزیابی آزمایشگاهی برای بیمارانی که به طور همزمان آکنه و علائم بالینی سطوح بالای آندروژن را دارند توصیه می شود.
شرح حال پزشکی
شرح حال پزشکی کامل بیمار باید انجام شود، از جمله:
- سن فعلی و سن شروع آکنه
- سابقه دارویی
- در مورد زنان، تاریخچه قاعدگی آنها باید همراه با فراوانی و ارتباط با شیوع آکنه بررسی شود
- سابقه بیماریها
- سابقه خانوادگی آکنه
- علائم مردانه شدن در کودکان، مانند افزایش موهای ناحیه تناسلی، بزرگ شدن دستگاه تناسلی یا بم شدن صدا
- علائم در مفاصل بیماران مبتلا به آکنه شدید
- عادات مراقبت از پوست
- درمانهای فعلی و قبلی و پاسخ به این درمانها
- تاثیر روانی آکنه
پس از تکمیل تاریخچه پزشکی، باید معاینه فیزیکی انجام شود.
معاینه بالینی
ضایعات، نوع، توزیع، مراحل پیشرفت و … به صورت چشمی توسط متخصص پوست و مو بررسی میشود:
نوع: کومدونهای بسته، کومدونهای باز، پاپولهای التهابی، پوسچولهای التهابی، ندول های ملتهب و کیستهای التهابی.
توزیع: صورت یا بدنه (سینه، شانه ها، پشت یا بازوها).
مراحل ضایعه: ضایعات در یک ناحیه در مراحل رشد یکسان یا متفاوت هستند.
علائم هیپرآندروژنیسم: مشکوک به افزایش غیرطبیعی آندروژنها، زیرا ممکن است با سندرم تخمدان پلی کیستیک، هیپرپلازی مادرزادی غده فوق کلیوی و تومورهای آدرنال یا تخمدان، علائم مردانه شدن در پسران و دختران پیش از بلوغ اتفاق بیفتد.
وجود عوارض: مانند هیپرپیگمانتاسیون و اسکار پس از التهاب.
تشخیص افتراقی
گرچه آکنه یک بیماری شایع است که اغلب به راحتی قابل تشخیص است، اما همیشه باید مطمئن باشید که این یک اختلال مشابه دیگر مانند بیماری پوستی، بثورات آکنه شکل و سایر اختلالات پوستی نیست زیرا ظاهری بسیار شبیه به آکنه دارد. یعنی باید تشخیص افتراقی انجام شود. بیماریهایی که باید رد شوند عبارتند از:
ضایعات التهابی صورت
درماتیت پریوریفیکال (Periorificial Dermatitis): در اطراف دهان یا بینی ایجاد میشود.
پسودوفولیکولیت (Pseudofolliculitis) ریش: ممکن است به دلیل موهای کوتاه، تراشیده یا بریده شده در ناحیه ریش باشد که به سمت پوست چرخیده، به آن نفوذ کرده و باعث واکنش التهابی شده است.
آنژیوفیبروم (Facial Angiofibromas) صورت در توبروس اسکلروزیس: معمولاً در دوران کودکی، در گونه ها و بینی رخ میدهد.
ضایعات غیر التهابی صورت
هیپرپلازی سباسه (Sebaceous Hyperplasia): با بزرگ شدن قابل مشاهده غدد سباسه مشخص میشود که بیشتر در بزرگسالان با سابقه پوست چرب و بیشتر در پیشانی و گونهها مشخص می شود.
خال کمدونیکوس (Nevus Comedonicus): در بدو تولد یا در دوران کودکی به صورت گروهی یا ردیفی از کومدونها ایجاد میشود.
تومورهای آدنکس (Adnexal Tumors): تومورهای فولیکولی خوش خیم به شکل پاپولهای همرنگ پوست صورت هستند.
سندرم فاور-راکوشو (Favre-Racouchot Syndrome): این بیماری در اثر آسیب آفتاب به پوست به صورت کومدونهای باز و بسته، معمولاً در گونههای جانبی فوقانی در بزرگسالان میانسال یا بالا رخ میدهد.
ضایعات مشابه آکنه در تنه و اندامها
فولیکولیت (Folliculitis): بر خلاف آکنه، ضایعات در همان مرحله رشد یافت می شوند و کومدون وجود ندارد.
کراتوز پیلاریس (Keratosis Pilaris): این یک بیماری شایع است که در اثر مسدود شدن فولیکول مو، با پاپولهای فولیکولی کوچک در بالای بازوها یا رانها، گاهی همراه با قرمزی ایجاد میشود و ممکن است در صورت، به ویژه در کودکان نیز رخ دهد.
هیدرادنیت چرکی (Suppurative Hidradenitis): این یک اختلال پوستی مزمن و التهابی است که همراه با ندولها و آبسههای ملتهب دورهای، معمولاً در زیر بغل، کشاله ران، زیر سینه یا اطراف مقعد است. اسکارها و کومدونها را نیز میتوان به صورت کانالهای کوچکی یافت که از ناحیه عفونی به سطح پوست میروند.
استئاتوسیستوم مولتی پلکس (Steatocystoma Multiplex): اختلال ژنتیکی نادر با ایجاد کیستهای متعدد زرد یا رنگ پوست پر از سبوم در تنه، بازوها، قفسه سینه یا مناطق تناسلی رخ میدهند.
بثورات آکنه فرم
اختلالاتی که در آن راشهای شبیه به آکنه رخ میدهد، اما ماهیتاً آکنه واقعی نیست.
آکنه ناشی از دارو (Drug-Induced Acne): توسط داروهایی مانند گلوکوکورتیکوئیدها، لیتیم، ایزونیازید، آندروژنها و فنیتوئین ایجاد میشود و معمولاً یک راش پاپولار التهابی همراه با ضایعات در همان مرحله ایجاد میکند.
پوسچولیس سفالیک نوزادان (Neonatal Cephalic Pustulosis): با آکنه نوزادی متفاوت است، زیرا در هفتههای اول زندگی رخ میدهد (آکنه نوزادی بین سه تا شش ماهگی رخ می دهد)، با پاپولها و جوشهای التهابی در صورت بدون کومدون.
آکنه آرایشی (Cosmetic Acne): برخی از محصولات آرایشی ممکن است حاوی مواد کومدون زا باشند که ممکن است منجر به ایجاد ضایعات آکنه شود. واکنشهای تحریک کننده به محصولات آرایشی نیز میتواند باعث ایجاد بثورات مشابه آکنه شود، اما ضایعات التهابی معمولاً چند ساعت پس از استفاده از محصول ایجاد کننده ظاهر میشوند.
آکنه مکانیکی (Mechanical Acne): ممکن است در اثر تماس با لباسهای فرسوده، گچهای ارتوپدی و کلاههای ورزشی ایجاد شود که فولیکولهای پیلوسباسه را تحریک میکند که تشکیل کومدونها را سبب میشود.
آکنه و کلرآکنه (Chloracne) شغلی: بروز کومدونها، پاپولهای التهابی، پوسچولها، ندولها یا کیستها در نتیجه قرار گرفتن (تماس مستقیم، استنشاق بخارات یا بلع) در معرض برخی از محصولات شیمیایی، مانند روغنهای صنعتی، قطران زغال سنگ و … .
پیشگیری از آکنه
برخلاف تصور رایج، آکنه به ندرت نتیجه عدم رعایت بهداشت است. با این حال، پاک کردن آلودگیها و چربی اضافی از روی پوست با شستشوی منظم و پس از تعریق بسیار مهم است. شستشوی بیش از حد صورت ممکن است باعث خشک شدن پوست شود که میتواند باعث ازدیاد جوشها شود. از طرفی، شستشوی بیش از حد صورت میتواند پوست را خشک کند و باعث تولید بیش از حد چربی شود که این خود میتواند منجر به تشدید آکنه شود.
- صورت خود را هر روز با آب گرم (نه داغ) بشویید، از شستشوی بیش از حد خودداری کنید.
- از صابونهای عطری و حاوی سولفات و برسهای لایهبردار و اسکرابهای خشن استفاده نکنید.
- بعد از شستشو با دستمال کاغذی خشک نمایید.
- بعد از تعریق حتماً صورت خود را شستشو دهید.
- از مرطوبکنندههای مبتنی بر آب (نه روغن) استفاده کنید.
- حتی الامکان از مواد آرایشی کمتر استفاده کنید.
- دستهای خود را از صورتتان دور نگه دارید!
- روبالشتیها را هر هفته شستشو دهید.
- تغذیه و رژیم غذایی سالم نقش به سزایی در پیشگیری از بروز یا تشدید آکنه دارد.
- از استرس دوری کنید، برخی مطالعات ارتباط بین استرس و آکنه را نشان داده اند.
از آنجایی که تغذیه نقشی کلیدی در پیشگیری از آکنه دارد، ما در مقالهای جداگانه به طور کامل به آن پرداختهایم. برای دریافت یک راهنمای کاربردی، به مقاله «نقش تغذیه در پیشگیری و مدیریت آکنه» مراجعه کنید.
درمان آکنه
روش درمان بر اساس سن، نوع و شدت بیماری متفاوت است. یک متخصص پوست ممکن است یکی از روشهای دارودرمانی شامل داروهای خوراکی سیستمیک یا داروهای موضعی و استفاده از درمانهای جایگزین یا حتی ترکیبی از این روشها استفاده کند. هدف از درمان آکنه جلوگیری از ایجاد جوشهای جدید و التیام لکهای موجود بر روی پوست است.
داروهای موضعی آکنه
داروهای موضعی جزء اصلی مدیریت آکنههای خفیف تا متوسط است. رتینوئیدها و داروهای آنتی میکروبیال مانند بنزوئیل پراکسید و آنتیبیوتیکها پایه اصلی درمان موضعی آکنه هستند. این داروها میتوانند از ضایعات جدید جلوگیری کنند. اکثر داروهای موضعی حداقل به شش تا هشت هفته زمان برای مشاهده بهبود نیاز دارند. آنها ممکن است در صورت نیاز برای سالها مورد استفاده قرار گیرند.
بنزوئیل پراکسید
به عنوان یک ضد عفونی کننده برای کاهش تعداد باکتریها در سطح پوست عمل میکند، همچنین به کاهش تعداد جوشهای سر سفید و سر سیاه کمک می کند و اثر ضد التهابی دارد. بنزوئیل پراکسید معمولاً به صورت کرم یا ژل موجود است. باید به مقدار کم مصرف شود، زیرا مصرف بیش از حد آن میتواند پوست را تحریک کند.
این دارو همچنین باعث افزایش حساسیت پوست به نور خورشید میشود، بنابراین بایستی از قرار گرفتن در معرض آفتاب شدید و منابع نور ماوراء بنفش اجتناب کرد یا از کرمهای ضد آفتاب استفاده کرد. بنزوئیل پراکسید میتواند اثر سفید کنندگی داشته باشد، بنابراین از وارد شدن آن به مو یا لباس خودداری کنید.
رتینوئیدها و داروهای شبه رتینوئید
داروهایی که حاوی رتینوئیک اسید هستند اغلب برای آکنه متوسط مفید هستند. اینها به صورت کرم، ژل و لوسیون عرضه می شوند. به عنوان مثال می توان به ترتینوئین، آداپالن (با نام تجاری آکنالن) و تازاروتن اشاره کرد. این داروها از مسدود شدن فولیکول های مو جلوگیری میکنند. ترتینوئین را نباید همزمان با بنزوئیل پراکسید استفاده کنید.

رتینوئیدهای موضعی حساسیت پوست به نور خورشید را افزایش میدهند. آنها همچنین می توانند باعث خشکی پوست و قرمزی پوست شوند، به خصوص در افرادی که پوست تیره دارند. آداپالن ممکن است به بهترین شکل تحمل شود.
آنتیبیوتیکها
با از بین بردن باکتریهای اضافی پوست و کاهش قرمزی و التهاب موثر هستند. برای چند ماه اول درمان، ممکن است از رتینوئید و آنتی بیوتیک همزمان استفاده شود، یا آنتی بیوتیک در صبح و رتینوئید در عصر. آنتیبیوتیکها اغلب با بنزوئیل پراکسید ترکیب می شوند تا احتمال ایجاد مقاومت آنتی بیوتیکی را کاهش دهند. به عنوان مثال می توان به کلیندامایسین و اریترومایسین اشاره کرد. آنتی بیوتیک های موضعی به تنهایی توصیه نمیشوند.
آزلائیک اسید و اسید سالیسیلیک
آزلائیک اسید یک اسید طبیعی است که توسط مخمر تولید میشود و خاصیت ضد باکتریایی دارد. به نظر میرسد کرم یا ژل آزلائیک اسید 20 درصد به اندازه بسیاری از درمانهای معمولی آکنه در صورت استفاده دو بار در روز موثر باشد. اسید آزلائیک تجویزی یک گزینه مناسب در دوران بارداری و شیردهی است. همچنین می توان از آن برای مدیریت تغییر رنگی که در برخی از انواع آکنه رخ میدهد استفاده کرد. عوارض جانبی شامل قرمزی پوست و تحریک جزئی پوست است.
اسید سالیسیلیک ممکن است به جلوگیری از مسدود شدن فولیکولهای مو کمک کند، مطالعات نشان دهنده اثربخشی آن محدود است. عوارض جانبی شامل تغییر رنگ پوست و تحریک جزئی پوست است.
داپسون
ژل داپسون دو بار در روز برای آکنههای التهابی به ویژه در زنان مبتلا به آکنه توصیه میشود. عوارض جانبی شامل قرمزی و خشکی است.
شواهد کافی در حمایت از استفاده از زینک، گوگرد، نیکوتین آمید، رزورسینول، سولفاستامید سدیم یا کلرید آلومینیوم در درمانهای موضعی آکنه وجود ندارد.
مهارکنندههای کلسی نورین
به نظر می رسد پیمکرولیموس ممکن است در درمان روزاسه اریتروتلانژیکتاتیک و پاپولوپوستولار موثر باشد و ممکن است در بیماران مقاوم به درمان تجویز شود.
داروهای سیستمیک
بیماران مبتلا به آکنه خفیف را میتوان با درمانهای موضعی درمان کرد. با این حال، کسانی که آکنه متوسط تا شدید دارند به درمان سیستمیک نیاز دارند. درمان آنتی بیوتیکی خوراکی، درمانهای هورمونی و ایزوترتینوئین از درمانهای سیستمیک اصلی برای آکنه هستند.
آنتیبیوتیکهای خوراکی
پزشک ممکن است برای آکنههای متوسط تا شدید، از آنتیبیوتیکهای خوراکی استفاده کند. معمولا اولین انتخاب برای درمان آکنه تتراسایکلین (مینوسیکلین، داکسی سایکلین) یا ماکرولید (اریترومایسین، آزیترومایسین) است. ماکرولید ممکن است گزینه ای مناسب برای افرادی باشد که نمیتوانند تتراسایکلین مصرف کنند، از جمله زنان باردار و کودکان زیر 8 سال.
آنتیبیوتیکهای خوراکی باید در کوتاهترین زمان ممکن برای جلوگیری از مقاومت آنتی بیوتیکی استفاده شوند و بهتر است با داروهای دیگر مانند بنزوئیل پراکسید ترکیب شوند تا خطر ایجاد مقاومت آنتی بیوتیکی کاهش یابد. این داروها حساسیت پوست شما به خورشید را افزایش میدهند.
داروهای ضدبارداری ترکیبی
چهار قرص ضد بارداری خوراکی ترکیبی توسط FDA برای درمان آکنه تأیید شده اند. آنها ترکیبی از پروژسترون و استروژن هستند. از میان آنها میتوان به روکین و روجا (3 میلی گرم دروسپیرنون + 0.02 میلی گرم اتینیل استرادیول) اشاره کرد.
ممکن است بیمار تا چند ماه اول مزایای این درمان را مشاهده نکند، بنابراین استفاده از سایر داروهای آکنه همراه با آن در چند هفته اول ممکن است کمک کننده باشد. عوارض جانبی رایج داروهای ضد بارداری خوراکی ترکیبی افزایش وزن، حساس شدن پستانها و حالت تهوع است. این داروها همچنین با افزایش خطر ابتلا به مشکلات قلبی عروقی، سرطان سینه و سرطان دهانه رحم مرتبط هستند.
جهت کسب اطلاعات بیشتر در مورد قرصهای ضدبارداری میتوانید به مقاله مروری بر قرصهای ضد بارداری خوراکی مراجعه کنید
داروهای ضد آندروژن
اگر آنتیبیوتیکهای خوراکی مفید نباشند، ممکن است داروی اسپیرونولاکتون برای دختران و زنان مبتلا تجویز شود. با مسدود کردن اثر هورمونهای آندروژن بر غدد تولید کننده لیپید اثربخشی دارند. عوارض جانبی احتمالی شامل حساسیت پستانها و پریودهای دردناک است.
ایزوترئونین
ایزوترتینوئین یک مشتق از ویتامین A است. ممکن است برای افرادی که آکنه متوسط یا شدید آنها به درمان های دیگر پاسخ نداده است، تجویز شود.
عوارض جانبی بالقوه ایزوترتینوئین خوراکی شامل بیماری التهابی روده (کولیت اولسراتیو)، افسردگی و نقایص شدید مادرزادی جنین در بارداری است. همه افرادی که ایزوترتینوئین دریافت می کنند باید برای نظارت بر عوارض جانبی به طور منظم به پزشک مراجعه کنند.
درمان غیردارویی
برای برخی افراد، درمانهای زیر ممکن است به تنهایی یا همراه با داروها توسط درماتولوژیست استفاده شود:
- نوردرمانی
- کرایوتراپی
- تزریق استروئید
پیش آگهی
بیشتر اوقات، آکنه پس از سالهای نوجوانی از بین میرود، اما ممکن است تا میانسالی ادامه یابد. این بیماری اغلب به خوبی به درمان پاسخ میدهد، پاسخ ممکن است 6 تا 8 هفته طول بکشد. ممکن است هر از گاهی شعله ور شود. اگر نوع شدید درمان نشود، ممکن است جای زخم ایجاد شود. آکنه درمان نشده، زمینهساز افسردگی در افراد میشود.
منابع